Гемоторакс
Предлагаем табло молния ULTRA (купить можно оптом и в розницу) Светильник аварийный Молния ULTRA РИП 'ВЫХОД' (220В) аккумуляторный. Купить молния 220 Рип ultra выход универсальное крепление в нашем магазине Вы получаете профессиональную поддержку и гарантию. Оповещатель световой «Молния-220-РИП ULTRA» предназначен для обозначения эвакуационных путей в помещениях различного на. .
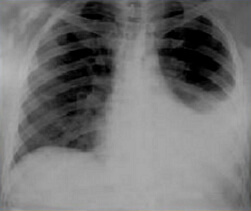 Гемоторакс - это скопление крови меж плевральными листками, возникающее в итоге кровотечения из больших легочных и внутригрудных сосудов при травмах грудной стены, диафрагмы и органов средостения.
Гемоторакс - это скопление крови меж плевральными листками, возникающее в итоге кровотечения из больших легочных и внутригрудных сосудов при травмах грудной стены, диафрагмы и органов средостения.
В отличие от пневмоторакса, механизм появления которого идентичен с гемотораксом, при скоплении крови в плевральной полости на 1-ый план выходят симптомы не дыхательной дефицитности, а гиповолемический симптомокомплекс, который нередко осложняется развитием признаков геморрагического шока и смертельным финалом. Но в большинстве ситуаций при открытом повреждении грудной полости развиваются признаки гемопневмоторакса.
Частота встречаемости данной патологии составляет более 25% посреди всех случаев торакальной травмы. Гемоторакс относится к уровню неотложных нозологических заболеваний, требующих ранешней диагностики и критического мед вмешательства.
Причины гемоторакса
Наиболее всераспространенным этиопатогенетическим фактором появления гемоторакса является травматическое закрытое повреждение грудной полости с повреждением костного каркаса. При таком воздействии появляется так именуемый «травматический гемоторакс».
Самостоятельной формой гемоторакса считается послеоперационный тип, который не следует расценивать насколько ятрогенное воздействие. В послеоперационном периоде у нездоровых с торакотомией в большинстве случаев появляется свернувшийся гемоторакс, который не представляет опасность для жизни пациента. Очень изредка гемоторакс выступает в роли отягощения плевральной пункции либо катетеризации подключичной вены, когда имеет место маленькое повреждение сосуда.
Некоторые имеющиеся у хворого патологии органов грудной полости могут осложняться развитием гемоторакса. К таким болезням следует отнести деструктивные формы туберкулеза, злокачественные новообразования органов средостения и легких, канцероматоз плевры, аневризматическое расширение внутригрудных артериальных сосудов. Не считая того, приобретенные заболевания крови с нарушением коагулятивных параметров могут стимулировать развитие гемоторакса на фоне полного благополучия.
Патогенетические механизмы скопления крови в плевральных полостях схожи при всех типах гемоторакса и основаны или на травматическом недостатке, или на завышенной проницаемости сосудистой стены. Объем скопившейся крови зависит не только лишь от степени нарушения целостности легкого, да и от локализации повреждения. При повреждениях сосудов среднего и маленького калибра, расположенных в периферических отделах легкого, развивается малый гемоторакс. В ситуации, когда имеет место повреждение стен больших магистральных сосудов, развивается полный гемоторакс, сопровождающийся томными гемодинамическими расстройствами и смертельным финалом.
Развитие признаков свернувшегося гемоторакса обосновано мощным внутриплевральным кровотечением, при котором процесс свертывания крови более активен в 1-ые 4-5 часов от начала кровотечения. Риск появления свернувшегося гемоторакса возрастает у пациентов, страдающих нарушением коагуляционных параметров крови.
Симптомы и признаки гемоторакса
Клиническая картина при гемотораксе находится в зависимости от объема излившейся в плевральную полость крови, наличия либо отсутствия нарушения целостности легочной ткани, также от состояния структур средостения.
В ситуации, когда имеет место малый гемоторакс, пациент не предъявляет активных жалоб, а физикальные данные малы либо отсутствуют. В неких случаях нездоровые сетуют на наличие тупой боли в пораженной половине грудной клеточки без иррадиации, также затрудненное дыхание.
При повреждениях сосудов большого калибра у хворого развивается обычный симптомокомплекс, соответствующими проявлениями которого являются выраженные гемодинамические и дыхательные расстройства. В превалирующем большинстве, пациенты с гемотораксом сетуют на острую кинжальную боль в половине грудной полости с обычной иррадиацией в верхний плечевой пояс и спину, нарастающую при мельчайших движениях грудной клеточки и при дыхании. Гемодинамические нарушения появляются в виде гипотензии и учащения сердцебиения.
Признаками тяжеленной степени гемоторакса является развитие симптомов гиповолемического шока в виде появления выраженной беспомощности, головокружения, разных степеней нарушения сознания (обморок, сопор, кома).
Травматический гемоторакс фактически в 70-80% случаев обоснован переломами ребер различной локализации со смещением костных отломков. В этой ситуации главным признаком нарушения целостности легочной паренхимы является возникновение кровохарканья у хворого. Пальпация грудной клеточки вызывает резкую болезненность и определяется патологическая подвижность реберного каркаса. При выраженном смещении костных отломков наблюдаются признаки межмышечной и подкожной эмфиземы (наличие гематом мягеньких тканей, также крепитации при пальпации мягеньких тканей).
Свернувшийся гемоторакс не имеет специфичных клинических проявлений и характеризуется только дискомфортом в грудной полости при дыхательных движениях, также равномерно-выраженными дыхательными расстройствами.
При продолжительном гемотораксе создаются условия для инфицирования плевральных листков и развития поликлиники эмпиемы плевры (фебрильный тип лихорадки, интоксикационный синдром, кашель с выделением обильного количества гнойной мокроты).
Правильно произведенный первичный осмотр пациента с применением всех вероятных физикальных способов обследования (пальпация, перкуссия и аускультация легких и сердца) фактически в 70% случаев позволяют достоверно установить диагноз «гемоторакс» при условии известной предпосылки его появления (наличие травмы грудной полости в анамнезе). При зрительном контакте с пациентом направляет на себя внимание выраженная бледнота, завышенная влажность и понижение температуры кожных покровов. Покоробленная половина грудной клеточки наименее интенсивно участвует в акте дыхания, может быть появление локального выбухания межреберных промежутков на стороне поражения. При произведении перкуссии грудной клеточки над местом предполагаемого скопления крови (в большинстве случаев в нижних отделах легочных полей) определяется тупой звук, а аускультативными признаками гемоторакса является полное отсутствие везикулярного дыхания над пораженным участком.
Левосторонний гемоторакс с огромным объемом крови в плевральной полости характеризуется симптомами смещения тех либо других структур средостения, проявляющегося в виде смещения границ абсолютной сердечной тупости.
Как правило, гемоторакс имеет подходящий финал, который заключается в рассасывании остаточных сгустков крови, находящихся в плевральной полости, и образовании маленьких линейных плевральных шварт. Данный финал заболевания вероятен только пре условии правильно проведенного исцеления в полном объеме. В неких случаях гемоторакс сопровождается инфицированием плевральной полости и возникновением признаков эмпиемы плевры, которая при отсутствии громоздкой бактерицидной терапии, может стать предпосылкой развития заразно-токсического шока и даже смертельного финала.
Диагностика гемоторакса
Среди всех узнаваемых лабораторных и инструментальных методик диагностики гемоторакса более целесообразными являются: лучевые способы визуализации (рентгеноскопия, ультразвуковое сканирование плевральных полостей, компьютерная томография и магнитно-резонансная томография), бронхоскопия с сопутствующей биопсией, цитологический анализ мокроты с целью определения наличия атипичных клеток, диагностический торакоцентез с проведением проб Ривилуа-Грегуара и Петрова.
Самым обычным в выполнении и почти всегда информативным в плане доказательства гемоторакса лучевым способом диагностики является обзорная рентгеноскопия органов грудной полости. С целью диагностики маленького количества крови в той либо другой плевральной полости рекомендовано выполнение рентгенографии в положении стоя либо в латеропозиции.
В зависимости от объема внутриплеврального кровотечения появляются те либо другие скиалогические признаки:
- наличие затемнения с косовосходящей точной верхней границей, однородной структуры и завышенной интенсивности либо полного затемнения в протяжении всех легочных полей;
- отсутствие точной структуры косто-диафрагмального либо кардио-диафрагмального плевральных синусов;
- отсутствие визуализации купола диафрагмы на стороне поражения;
- смещение структур средостения и разная степень коллабирования легкого.
При рентгенологическом исследовании могут быть обнаружены признаки ограниченного гемоторакса, которые появляются у пациентов, страдающих спаечными переменами плевральных полостях. Ограниченный гемоторакс визуализируется, насколько затемнение с четкими контурами, однородной структурой и, обычно, локализуются данные конфигурации в средних и нижних легочных полях.
Стандартная рентгенография позволяет только оценить факт наличия уровня воды в плевральной полости и предположительно выявить объем скопившейся крови. Так, имеющееся полное затемнение всей половины грудной клеточки свидетельствует о том, что в плевральной полости находится более 2-ух л. крови, а если верхняя граница затемнения находится на уровне заднего отрезка второго ребра, то объем крови составляет от 1-го до 2-ух л.. Уделом спеца ультразвуковой диагностики является оценка даже небогатого количества крови.
После определения предположительного наличия крови в плевральной полости целенаправлено произведение диагностического плевроцентеза с аспирацией содержимого плевральной полости. Данная манипуляция проводится с целью установления продолжающегося кровотечения и признаков инфицирования плевральных листков. Аспектом инфицированного гемоторакса является положительная проба Петрова, при которой находится понижение прозрачности и наличие осадка аспирированной крови. При подозрении на инфицированность плевральной полости нужно выполнить не только лишь цитологическое, да и бактериальное исследование аспирата. Предопределяющим признаком продолжающегося внутриплеврального кровотечения является положительная проба Ривилуа-Грегуара, которая предполагает наличие признаков свертывания аспирируемой крови.
Наиболее информативным способом диагностики, позволяющим диагностировать маленькое количество крови в плевральной полости, также свернувшийся тип гемоторакса, является диагностическая торакоскопия. Следует учесть, что для проведения торакоскопии, должны быть строгие показания: проникающее ножевое ранение грудной клеточки с локализацией ниже седьмого межреберья (с целью исключения торакоабдоминального повреждения), ранение органов средостения (сердечко и большие сосуды), наличие огромного объема крови при плевроцентезе (более 1 литра), пневмогемоторакс.
Как неважно какая инвазивная манипуляция, торакоскопия имеет противопоказания к применению, посреди которых необходимо подчеркнуть такие насколько: геморрагический шок, тампонада сердца и облитерация плевральной полости.
Лечение гемоторакса
Лечением пациента с гемотораксом должны заниматься докторы различного профиля: хирург, пульмонолог, ангиолог и реабилитолог.
Успех от внедрения тех либо других целительных манипуляций при гемотораксе зависят, сначала, от ранешней диагностики этого сурового для жизни пациента состояния, также вовремя оказанной первой квалифицированной помощи.
Лечение хоть какой формы гемоторакса должно проводиться насколько можно ранее, потому что кровь представляет собой одну из более подходящих питательных сред для размножения болезнетворных микробов. Более нередко встречающимся возбудителями инфицированного гемоторакса являются облигатная анаэробная флора.
Консервативные способы исцеления с применением бактерицидных и антивосполительных фармацевтических средств используются исключительно в случае малого гемоторакса, не имеющего выраженных расстройств здоровья пациента. Ограниченное исцеление должно проводиться под неотклонимым рентгенологическим контролем. Хорошими сроками рассасывания малого гемоторакса считается от 2-ух недель до 1 месяца. С целью ускорения процесса рассасывания кровяных сгустков нездоровым с признаками свернувшегося гемоторакса целенаправлено назначать протеолитические ферменты парентерально (Химотрипсин 2,5 мг внутримышечно 1 раз в день курсом более 15 инъекций), также средством конкретного орошения плевральных полостей смесями Урокиназы, Стрептокиназы.
Первая помощь при гемотораксе на догоспитальном шаге заключается в произведении адекватного обезболивания с применением 2 мл 50% раствора Анальгина способом внутримышечной инфузии, кислородотерапии. В ситуации, когда имеют место признаки гиповолемического шока целенаправлено немедленное введение Реополиглюкина 400 мл внутривенно-капельно.
Больной с признаками гемоторакса в неотклонимом порядке подлежит госпитализации в стационар хирургического профиля для проведения инструментальных способов диагностики и определения адекватной стратегии исцеления. Следует учесть, что желаемым методом транспортировки пациента является эвакуация на носилках в положении «полусидя».
Наличие у пациента огромного объема крови в плевральной полости, сопровождающегося нарушением центральной гемодинамики, нуждается в проведении адекватной сердечно-сосудистой медикаментозной терапии (Мезатон 1% раствор в дозе 2 мл способом подкожного введения, 0,06% раствор Коргликона 1 мл растворить в 10 мл изотонического раствора натрия хлорида способом внутривенной инфузии).
В ситуации, когда имеет место мощное внутриплевральное кровотечение, сопровождающееся постгеморрагической анемией, нездоровому рекомендовано проведение заменного переливания эритроцитарной массы либо цельной крови во избежание развития гиповолемического шока.
Алгоритм противошоковых мероприятий при гемотораксе заключается в проведении последующих мед манипуляций:
- наложение тугой повязки, смоченной в антисептике;
- обеспечение доступа кислорода;
- проведение вагосимпатической новокаиновой блокады;
- инфузионная терапия (40% раствор Глюкозы внутривенно-капельно, 5 мл 5% раствора аскорбиновой кислоты внутривенно, Гидрокортизон 25-50 мг внутримышечно, 10% раствор Хлорида кальция 10 мл внутривенно).
В критериях стационара первичная мед помощь заключается в проведении первичной хирургической обработки имеющихся ранений грудной полости и в ситуации, когда не имеется признаков повреждения актуально принципиальных органов и структур грудной полости, делается гемостаз и наложение швов. Если же имеет место повреждение органов грудной клеточки, нужно в критическом порядке приготовить пациента к расширенной торакотомии с сопутствующим ушиванием повреждения.
Абсолютным показанием к проведению расширенной торакотомии с целью установления локализации и ушивания имеющегося повреждения является положительная проба Ривилуа-Грегуара, свидетельствующая о продолжающемся кровотечении в плевральную полость.
После произведения торакотомии непременно в плевральную полость на стороне поражения инсталлируются дренажи поперечником 2-2,5 см для предстоящего выделения скапливающейся крови. Более целесообразной локализацией для установки дренажа является шестое межреберье по средней подмышечной полосы. Выделение кровянистой воды происходит активным либо пассивным способом. Показанием для удаления дренажной трубки является полное прекращение выделения воды из плевральной полости, и эта манипуляция делается в критериях соблюдения правил антисептики.
Если показаний к торакотомии не выявлено, с целью удаления крови из плевральной полости делается плевроцентез. Более физиологичным в этой ситуации местом для пункции является седьмое межреберье по заднеподмышечной полосы, но желательно проводить плевроцентез под контролем ультразвукового датчика. Плевральная пункция производится с целью устранения нарастающих дыхательных и гемодинамических расстройств.
В лечении свернувшегося гемоторакса и фиброторакса, который развивается после неэффективного дренирования плевральной полости с следующим появлением мощных плевральных шварт, применение промывания плевральных полостей протеолитическими ферментами неэффективно. Единственным целесообразным способом хирургического исцеления свернувшегося гемоторакса является торакотомия с сопутствующей дезинфицирующей обработкой плевральных полостей с применением смесей, содержащих свободный йод в концентрации более 10 г/л («Бетадин», «Йокс»).
Торакоскопия проводится не только лишь с целью визуализации плевральных полостей, да и для разделения сращенных плевральных листков способом мануального приема. После удаления сгустков свернувшейся крови нужно коагулировать все имеющиеся повреждения сосудистой стены при помощи электрокоагулятора. Таким макаром, видеоторакоскопия считается более желаемым диагностическим и целебным способом при свернувшемся гемотораксе.
Реабилитационный период после оперативного либо ограниченного исцеления должен быть ориентирован на ликвидацию вероятных осложнений и профилактику спаечного процесса в плевральных полостях. Нездоровому рекомендовано выполнение специальной дыхательной гимнастики, также ранешняя двигательная активность в послеоперационном периоде. Для ускорения расправления легочной ткани и профилактики появления сращений плевральных листков, нездоровым, перенесшим гемоторакс, рекомендовано заниматься плаванием и спортивной ходьбой.
20.04.2024