Плеврит
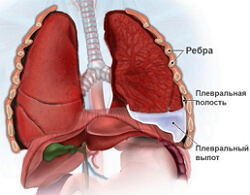 Плеврит – это воспалительные конфигурации в плевральных оболочках, сопровождающиеся скоплением воды в плевральных полостях. Плеврит является осложнением разных болезней и не является нозологической единицей. Зависимо от происхождения выделяют главные две группы плевритов: заразные (туберкулезный, стафилококковый, стрептококковый) и асептические (карциноматозный, ревматический, кардиальный).
Плеврит – это воспалительные конфигурации в плевральных оболочках, сопровождающиеся скоплением воды в плевральных полостях. Плеврит является осложнением разных болезней и не является нозологической единицей. Зависимо от происхождения выделяют главные две группы плевритов: заразные (туберкулезный, стафилококковый, стрептококковый) и асептические (карциноматозный, ревматический, кардиальный).
Если жидкость скапливается на ограниченном участке плевральной полости, то устанавливается заключение «осумкованный плеврит», если же жидкое содержимое свободно разливается по плевральным полостям, то следует представить «диффузный плеврит легких».
В зависимости от состава содержимого плевральных полостей различают: фибринозный, либо сухой плеврит, серозный, гнойный и геморрагический типы плеврального выпота.
Плеврит причины
Возбудителями заразного плеврита могут быть разные типы микробов (вирусы, анаэробы, грибки, грамотрицательные и грамположительные бактерии, легионеллы, туберкулезная микобактерия и другие).
Инфекционные плевриты представляют собой отягощения болезней легких воспалительной природы, к которым относятся – пневмонии, абсцессы легких, туберкулез легких.
Часто плеврит появляется в итоге грибкового поражения легких при актиномикозе, бластомикозе, кокцидиоидозе.
Плеврит заразно-воспалительной природы в большинстве случаев появляется в итоге попадания патогенных микробов из инфицированных участков легких в плевральную полость при наличии очагов пневмонии либо легочного абсцесса. Также вероятен гематогенный путь заноса инфекции в плевральную полость при септическом поражении. Во время открытых полостных оперативных вмешательствах создаются условия для прямого инфицирования плевры микробами из наружной среды.
Практически в 100% случаев заразные плевриты появляются в случае имеющегося заразно-аллергического процесса, другими словами при первичном попадании патогенных микробов на плевральные оболочки запускается механизм первичной сенсибилизации, который проявляется цепочкой хим реакций с образованием на биологическом уровне активных веществ (серотонин, гистамин). Данные на биологическом уровне активные вещества вызывают увеличение проницаемости сосудистой стены на микроциркуляторном уровне, в итоге чего запускается механизм образования экссудата, который является основным субстратом плеврита.
Основными причинами появления асептического плеврита являются:
- онкологические заболевания органов грудной полости (центральный и периферический рак легкого, мезотелиома плевры, метастатическое поражение легких). Воспаление плевры появляется в итоге конкретного разрушения легочной ткани, также вследствие нарушения лимфооттока
- травматическое и хирургическое повреждение легких, при котором воспаление плевры обосновано скоплением крови в плевральной полости
- диффузные заболевания соединительной ткани (системная красноватая волчанка, склеродермия, дерматомиозит) сопровождаются системным поражением сосудистого русла на микроциркуляторном уровне с следующим формированием экссудата в плевральной полости
- тромбоэмболия легочной артерии всегда завершается развитием инфаркт-пневмонии вследствие мощных перфузионных расстройств, что делает условия для образования плеврального выпота
- панкреатит, при котором плеврит обоснован раздражающим действием ферментов поджелудочной железы на плевру
- ревматическая болезнь
- медикаментозное отравление (передозировка либо долгий прием иммунодепрессантов, бактерицидных средств)
- гиподинамия и недостающее питание
Гнойный плеврит развивается на фоне деструктивного поражения легочной ткани, также при открытых повреждениях органов грудной полости.
Плеврит симптомы
В медицинской картине хоть какого плеврита выделяют три главных симптомокомплекса: синдром сухого, экссудативного и гнойного плеврита.
Сухой плеврит проявляется в неизменных противных чувствах в области грудной клеточки, болью при дыхательных движениях, иррадиирущую в шейку, верхние конечности и верхнюю половину брюшной полости. Для купирования болезненных чувств нездоровой занимает принужденное положение «лежа на боку». Дыхание становится поверхностным и учащенным, а при однобоком плеврите ассиметричным. Уже при первичном осмотре пациента опытнейший доктор может представить сухой плеврит благодаря наличию патогномоничного аускультативного парадокса под заглавием «шум трения плевры».
Выпотной плеврит характеризуется уменьшением болевого синдрома и выходом на 1-ый план симптомов дыхательной дефицитности – нарастающая одышка, учащение сердцебиения, акроцианоз, пульсация вен шейки, кашель без отхождения мокроты. Пораженная сторона грудной клеточки не только лишь не участвует в акте дыхания, да и отмечается некое выпуклость межреберных промежутков.
Если объем выпота составляет более 300 мл, то можно найти признак наличия воды в плевральной полости в виде тупого перкуторного звука над местом предполагаемого скопления экссудата. Аускультативными признаками выпотного плеврита являются: полное отсутствие везикулярного дыхания над пораженным участком легких и крепитирующие мокроватые хрипы над уровнем воды.
Гнойный плеврит либо эмпиема плевры сопровождается броской медицинской картиной, в какой на 1-ый план выступают признаки воспалительных конфигураций в организме (резкое увеличение температуры тела до больших цифр, завышенное потоотделение и озноб), также наращивается интоксикационный синдром (общая слабость, отсутствие аппетита, понижение веса). Болевой синдром и признаки дыхательной дефицитности прогрессирует по мере скопления гнойного содержимого в плевральной полости.
Если течение плеврита приобретает приобретенный нрав, то в легком формируются рубцовые конфигурации в виде плевральных спаек, которые препятствуют полному расправлению легкого. Мощный пневмофиброз сопровождается уменьшением перфузионного объема легочной ткани, тем усугубляя симптомы дыхательной дефицитности.
Экссудативный плеврит
Принципиальным различием экссудативного плеврита от фибринозного является наличие выпота в плевральной полости.
Течение экссудативного плеврита, независимо от этиологии, можно поделить на три главных периоды: фаза экссудации, период стабилизации и фаза разрешения.
Клинические проявления экссудативного плеврита представлены симптомами дыхательной дефицитности и симптомокоплексом воспалительного нрава. Нездоровые сетуют на выраженную одышку и дискомфорт в области грудной клеточки при дыхании, надсадный кашель с трудноотделяемой мокротой, общую слабость, утрату аппетита, также краткосрочное увеличение температуры тела до больших цифр.
Уже при первичном осмотре наблюдаются презнаки наличия воды в плевральной полости (тупой перкуторный звук, отсутствие везикулярного дыхания), но для установления достоверного диагноза нужно провести ряд дополнительных исследовательских работ, посреди которых наибольшее значение имеют лучевые способы диагностики. При помощи рентгенографии можно установить локализацию процесса и наличие осложнений в виде плевральных шварт, спаечного процесса и признаков смещения органов средостения.
Для диагностики малого экссудативного плеврита либо плеврита атипичной локализации нужно провести ультразвуковое обследование плевральных полостей, позволяющее найти даже 50 мл воды.
Для определения нрава экссудата следует выполнить диагностическую плевральную пункции, также проанализировать характеристики крови на предмет наличия воспалительной либо аллергической реакции организма.
Жидкость в плевральной полости может скапливаться диффузно либо ограниченно. В случае ограниченного скопления выпота формируется осумкованный плеврит (наддиафрагмальный, паракостальный, парамедиастинальный), возникающий в итоге спаечного процесса в плевре.
Туберкулезный плеврит
Туберкулезный плеврит представляет собой отягощение разных форм туберкулеза легких, проявляющееся острым, приобретенным либо интермитирующим течением. Очень нередко диагностика имеющегося у пациента туберкулезного процесса начинается конкретно с плеврита.
В структуре заболеваемости фаворитные позиции занимают детки и лица юного возраста, потому что плеврит в большинстве случаев появляется на фоне туберкулезного первичного комплекса, бронхоаденита и диссеминированной формы туберкулеза легких.
К главным формам поражения плевры при туберкулезе относятся: аллергический и перифокальный плеврит, также изолированный туберкулез плевры. Аллергическая форма плеврита развивается при первичном инфицировании туберкулезной палочкой и сопровождается активной экссудативной реакцией плевральных оболочек, вследствие чего создаются условия для образования обильного серозного и серозно-фибринозного экссудата и отложения фибриновых напластований на поверхности плевры. Аллергический плеврит не сопровождается специфичными патоморфологическими туберкулезными переменами плевры.
При таких формах туберкулеза легких, насколько очаговый, инфильтративный, кавернозный и диссеминированный, появляется контактное инфецирование плевральных оболочек при соприкосновении плевры с инфицированными участками легочной ткани. Поначалу возникают признаки локального фибринозного плеврита, а потом запускается механизм образования экссудата. Инволюция туберкулезного плеврита заключается в рассасывании выпота, утолщении плевральных оболочек и полной либо частичной облитерации плевральных полостей.
В ситуации, когда у хворого наблюдается кавернозная форма туберкулеза, находится риск появления отягощения в виде пиопневмоторакса и приобретенной туберкулезной эмпиемы, которая проявляется громоздкой воспалительной реакцией неспецифической природы.
Часто приобретенная туберкулезная эмпиема смешивается с амилоидозом внутренних органов. Полного исцеления при туберкулезной эмпиемы достигнуть фактически нереально, потому что в любом случае формируются остаточные явления в виде образования массивных плевральных шварт и облитерации плевральных синусов, убрать которые может быть только хирургическим методом. Нездоровые с остаточными посттуберкулезными переменами в легких нередко мучаются осумкованными плевритами.
Самой тяжеленной формой туберкулезного плеврита считается туберкулезная эмпиема, потому что она протекает с возникновением бурной медицинской симптоматики и нередко сопровождается отягощениями. Более суровым и небезопасным для жизни хворого осложнением является дренирование гнойного содержимого в бронх, что сопровождается мучительным кашлем с обильным отхождением гнойной вонючей мокроты и формированием плевробронхиального свища. При беспристрастном осмотре пациента в пользу сформировавшегося свища свидетельствует возникновение амфорического дыхания во время аускультации. Дополнительными способами диагностики в данной ситуации являются: бронхоскопия, рентгенография и пробы с метиленовым голубым.
Редким, но, томным для пациента осложнением туберкулезной эмпиемы является образование плевроторакального свища, когда гнойное содержимое плевральной полости прорывается в подкожную клетчатку фронтальной грудной стены через межреберные промежутки.
Специфическими способами верификации диагноза при туберкулезном плеврите является посев содержимого плевральной полости на микобактерию туберкулеза и определение чувствительности к туберкулину. Для предназначения специфичной противотуберкулезной терапии нужно иметь лабораторное доказательство возбудителя плеврита.
Плеврит лечение
Амбулаторному исцелению подлежат только нездоровые с диагностированным сухим (фибринозным) плевритом, все другие пациенты должны быть госпитализированы для проведения обследования и подбора персональной схемы исцеления. Профильным отделением для таковой категории пациентов является терапевтическое отделение, а нездоровые гнойным плевритом и эмпиемой плевры нуждаются в спец лечении в критериях хирургического стационара.
Только нездоровым со значимым объемом выпота в плевральной полости показан постельный режим, в других случаях пациенты находятся на полупостельном режиме, во время которого разрешена ограниченная двигательная активность, улучшающая дренажную функцию бронхов.
Каждая из форм плеврита имеет свои особенности терапии, но при любом типе плеврита показано этиотропное и патогенетическое направление в лечении. Так, при сухом плеврите нездоровому назначается обезболивающая терапия, антивосполительные средства в композиции с гипосенсибилизацией, также широкий диапазон превентивных способов исцеления (наложение согревающего компресса на грудную клеточку, тугая компрессия грудной клеточки с применением эластического бинта либо мед корсета, внедрение согревающих антивосполительных мазей на базе нестероидных антивосполительных средств). Бактерицидная терапия целесообразна только при наличии показаний (воспалительные конфигурации в анализах крови, лихорадка более 48 часов).
Пи наличии выпота в плевральной полости хоть какого нрава нездоровому следует придерживаться диетического питания с ограниченным содержанием товаров углеводного происхождения и воды.
После проведения плевральной пункции нужно выполнить посев пунктата с определением флоры и чувствительности микробов к бактерицидным продуктам определенной группы. Наличие плеврального выпота даже негнойного нрава является показанием для предназначения бактерицидных средств.
Для увеличения эффективности бактерицидной терапии рекомендуется парентеральный метод введения препаратов. При отсутствии результатов посева пунктата следует отдавать предпочтение лекарствам обширно диапазона – Амоксиклав по 625 мг 2 раза в день, Цефтриаксон 1 г 2 раза в день внутримышечно, Гентамицин 120 мг 1 раз в день внутримышечно. Курс бактерицидной терапии в среднем составляет 10 – 14 дней.
Обязательным пт в лечении выпотного плеврита является гипосенсибилизирующая терапия, а при отсутствии признаков эмпиемы плевры целенаправлено предназначение глюкокортикостероидных гормонов. При гнойном плеврите развиваются массивные воспалительные конфигурации в организме, в итоге чего мучается функция иммунной системы, в связи с чем, рекомендовано внедрение общестимулирующих препаратов (иммуноглобулин, иммуностимуляторы).
При томном течении гнойного плеврита создаются условия для нарушения белкового обмена и недочета витаминов в организме. В данной ситуации рекомендовано парентеральное введение витаминных комплексов, раствора глюкозы и белковых препаратов.
Плевральные пункции употребляются не только лишь в исследовательских целях, да и в качестве целебной манипуляции при мощном экссудативном плеврите. Такие плевриты насколько гнойный, посттравматический и геморрагический являются показанием для полной эвакуации плеврального выпота. Для предотвращения предстоящего скопления воды либо гноя нездоровому устанавливают мелкие камешки и производят контроль не только лишь за количеством, да и за нравом отделяемого. При установленном карциноматозном плеврите рекомендовано соединять плевральную пункцию с введением цитостатических препаратов в плевральную полость.
При доказаном инструментальными и лабораторными способами исследования диагнозе «эмпиема плевры» нездоровому рекомендовано санировать плевральные полости до полного удаления болезнетворных микробов. С этой целью употребляется каждодневная аспирация гноя в купе с дезинфицирующей обработкой полости эмпиемы веществом Фурацилина с следующим внутриплевральным введением смесей бактерицидных препаратов.
Эффективным способом исцеления гнойного плеврита, сокращающим сроки пребывания хворого в стационаре, является ультразвуковая обработка плевральных полостей через торакоскопический доступ. Курс исцеления в купе с бактерицидной терапией составляет 5-6 манипуляций.
Эффективность ограниченного исцеления должна оцениваться под неизменным контролем лабораторных и инструментальных характеристик. Показанием для хирургического вмешательства является отсутствие рентгенологической динамики и признаков полного расправления легких в течение 3недель. Под хирургическим исцелением предполагается торакотомия с следующей декортикацией пораженного легкого. Если имеет место приобретенный плеврит с громоздкими плевральными спайками, то следует прибегнуть к полному удалению необратимо модифицированной толики легкого совместно со швартами.
В неотклонимый комплекс целительных мероприятий входят физиотерапевтические способы исцеления, но, только при отсутствии признаков острых воспалительных конфигураций. Посреди физиопроцедур более действенными и целесообразными в данной ситуации являются: облучение пораженной половины грудной клеточки с применением соллюкс-лампы Минина, ультрафиолетовое облучение в слабоэритемных дозах, парафинотерапия, электрофорез, озокеритотерапия и УВЧ-терапия.
Большое значение в лечении плевритов имеет комплекс реабилитационных мероприятий, который ориентирован на адаптацию пациента к условиям обыкновенной физической активности и на предотвращение вероятных осложнений. С этой целью хворого учят специальной дыхательной гимнастике и советуют пешие прогулки и плавание, которые содействуют развитию дыхательного аппарата.
Плеврит осложнения
Изолированный плеврит довольно отлично поддается исцелению и при своевременной диагностике излечивается без проявления осложнений. В ситуации, когда имеет место гнойный затяжной плеврит легких, карциноматозная форма плеврита, также при неверной стратегии исцеления может быть развитие осложнений – спаечный процесс в плевральных полостях, сердечно-сосудистая дефицитность, эмпиема плевры и пиопневмоторакс.
Спаечный процесс в плевральных полостях оказывает сильное воздействие на прогрессирование приобретенной дыхательной дефицитности вследствие ограничения подвижности легких. Единственным действенным способом устранения этого отягощения является хирургическое рассечение спаек.
Эмпиема плевры занимает фаворитные позиции в структуре обстоятельств летальности пациентов с плевритом. В качестве профилактических мер по предупреждению эмпиемы необходимо подчеркнуть громоздкую антибиотикотерапию и антисептическое промывание плевральных полостей.
В критериях огромного количества воды, находящейся в плевральной полости, происходит сдавление органов средостения, к которым относится сердечко и большие кровяные сосуды, в связи с чем, развивается сердечно-сосудистая дефицитность, которая может стать предпосылкой смерти пациента. Таким макаром, при большенном объеме выпота в критическом порядке нужно выполнить целебную плевральную пункцию с установлением дренажа.
27.07.2024